Wann entsteht ein Lymphödem – und warum gerade nach der OP?
Bei der Lymphknotenentfernung werden Abflusswege des Lymphsystems unterbrochen. Lymphflüssigkeit kann dann nicht mehr ungehindert über die Lymphgefäße abtransportiert werden. In der Folge staut sich Flüssigkeit im Gewebe, es kommt zur Schwellung (Ödem), die ohne Therapie chronisch werden kann. Faktoren wie Bestrahlung, Narbenzüge oder Entzündungen erhöhen das Risiko zusätzlich.

Lymphdrainage bei Brustkrebs: Axilladissektion vs. Wächterlymphknoten
Nach einer axillären Lymphknotendissektion ist das Risiko für ein Arm-Lymphödem deutlich höher als nach einer reinen Wächterlymphknoten-Biopsie. Studien und Leitlinien berichten über eine merklich höhere Inzidenz bei ausgedehnter Entfernung. Das hilft, die persönliche Situation realistisch einzuschätzen und Therapieziele zu planen.
Rolle von Bestrahlung und Narbengewebe
Strahlentherapie kann die Lymphbahnen zusätzlich belasten, das umliegende Gewebe verhärten und den Abtransport erschweren. Auch Narben im betroffenen Areal mindern mitunter die Gleitfähigkeit des Gewebes. Beides spricht für eine frühzeitige, fachgerechte Entstauung und gezielte Gewebemobilisation – abgestimmt auf den Heilungsverlauf.
Was bewirkt die Manuelle Lymphdrainage (MLD)?
Die Lymphdrainage setzt mit sanften, rhythmischen, kreisenden Handgriffen an der Unterhaut an. Ziel ist es, Lymphflüssigkeit aus dem betroffenen Bereich zu umliegenden, aufnahmefähigen Regionen zu leiten. Das reduziert Schwellung, nimmt Spannungsschmerz und verbessert die Beweglichkeit. MLD wird von speziell ausgebildeten Physiotherapeut:innen durchgeführt.
Sanfte Grifftechnik, Drainagewege, Entstauung
Der/die Therapeut:in arbeitet entlang des Netzes aus Lymphgefäßen, fördert den Lymphfluss und schafft Abflusswege zu Regionen mit funktionierenden Lymphknoten. Die Griffe sind schmerzfrei, ohne Kneten oder starken Druck. Danach fühlt sich das Gewebe weicher an; die Schwellung lässt nach. Für nachhaltige Wirkung wird die MLD mit Kompression kombiniert.
Sanfte Grifftechnik, Drainagewege, Entstauung
Bei fieberhaften Entzündungen, akuter Thrombose, dekompensierter Herzinsuffizienz oder frischen Hautinfektionen ist MLD kontraindiziert. Eine Lymphdrainage gehört in solche Fällen nicht angewendet – Sicherheit geht vor. Klare Absprachen mit dem behandelnden Arzt/der Ärztin sind wichtig.
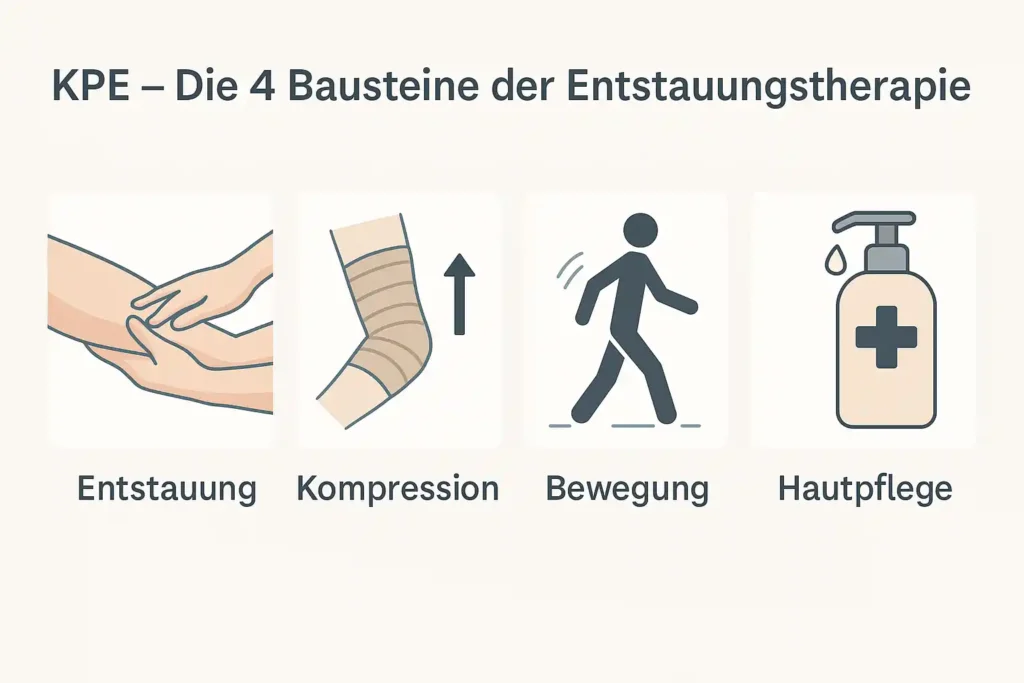
KPE – die 4 Bausteine der Entstauungstherapie
Die komplexe physikalische Entstauungstherapie (KPE) ist das Herzstück der Lymphödem-Behandlung. Sie kombiniert verschiedene Maßnahmen, die zusammen den Lymphfluss aktivieren, das Gewebe entlasten und Entzündungen vorbeugen.
Phase 1: Entstauung – Intensive Behandlung und Bandagierung
In der ersten Phase steht die aktive Entstauung im Vordergrund. Nach jeder manuellen Lymphdrainage (MLD) wird der betroffene Arm mit mehrlagigen Kurzzugbinden bandagiert.
Diese speziellen Binden:
erzeugen gleichmäßigen Druck, ohne die Durchblutung zu behindern
verhindern, dass sich die Lymphflüssigkeit erneut im Gewebe sammelt
modellieren die betroffene Extremität für eine bessere Formstabilität
Während dieser Entstauungsphase – meist über zwei bis vier Wochen – erfolgen tägliche oder mehrmalige MLD-Behandlungen. Begleitend sind leichte Bewegungsübungen wichtig, etwa Faustschluss, Armkreisen oder Pendelbewegungen.
Ziel: Das Volumen der Schwellung messbar reduzieren, das Gewebe weicher machen und den Lymphabfluss stabilisieren.
Phase 2: Erhaltung – Langfristige Stabilisierung
Nach erfolgreicher Entstauung folgt die Erhaltungsphase. Jetzt kommen maßgefertigte Kompressionsstrümpfe oder -ärmel zum Einsatz, meist aus flachgestricktem Material, das sich der Körperform optimal anpasst. Diese Kompressionskleidung wird morgens angelegt und abends abgelegt – sie erhält die erzielte Entstauung und verhindert Rückfälle.
Zusätzlich bleibt die Lymphdrainage ein wichtiger Bestandteil, allerdings seltener – etwa ein- bis zweimal pro Woche. Bewegungstherapie und Hautpflege runden die KPE ab.
Tipp: Der Strumpf sollte alle sechs Monate neu vermessen werden, da sich das Gewebe und die Umfangwerte verändern.
Ergänzende Maßnahmen
Atmung: Tiefes Ein- und Ausatmen im Zwerchfell unterstützt den zentralen Lymphfluss.
Aquatherapie: Bewegung im Wasser wirkt durch den Wasserdruck ähnlich wie Kompression.
Kältetherapie: Mäßige Kühlung kann bei akuter Schwellung und Spannungsgefühl helfen.
Langfristige Kontrolle
Ein Lymphödem ist meist chronisch, lässt sich aber sehr gut kontrollieren. Entscheidend sind Regelmäßigkeit und Geduld: Eine konsequent durchgeführte KPE sorgt für spürbare Entlastung, bessere Beweglichkeit und ein leichteres Körpergefühl.
Lymphdrainage nach Lymphknotenentfernung: Ablauf & Timing
Startzeitpunkt nach Operation & Narbe
Direkt nach der Operation steht die Wundheilung im Vordergrund. Sobald die Haut verheilt ist und der Arzt grünes Licht gibt, kann die Lymphdrainage starten. Narben werden behutsam mobilisiert, wenn sie stabil sind; knetende Massagen am betroffenen Arm/Brustbereich sind zu vermeiden. Bei laufender Bestrahlung sind Anpassungen notwendig. Individuelle Freigabe hat Vorrang.
Frequenz & Dauer – wie oft ist sinnvoll?
In der Entstauungsphase sind anfangs mehrere Sitzungen pro Woche üblich. Die genaue Frequenz hängt vom Ausmaß der Schwellung, der Gewebereaktion und dem Alltag ab. In der Erhaltung reichen oft 1–2 Sitzungen pro Woche oder in Intervallen – kombiniert mit konsequenter Kompression und Bewegung. Ziel ist eine stabile Umfangsreduktion bei guter Beweglichkeit. (Leitlinien und Fachquellen betonen die Kombination mit Kompression als Wirksamkeitsschlüssel.)

Alltag & Selbstmanagement
Bewegung – gezielt und regelmäßig
Regelmäßige, dosierte Bewegung ist das A und O für den Abtransport der Lymphflüssigkeit. Besonders effektiv sind rhythmische Bewegungen, die große Muskelgruppen aktivieren und die Muskelpumpe anregen. Dazu gehören:
leichtes Armkreisen und Schultern lockern
sanftes Strecken und Dehnen des betroffenen Arms
zügiges Gehen, Schwimmen oder Radfahren (je nach Freigabe)
Bewegung sollte täglich stattfinden – lieber kürzer, aber regelmäßig. Auch unter Kompression lohnt sich Aktivität, weil der Druck die Entstauung zusätzlich unterstützt. Wichtig ist, Überlastungen zu vermeiden und Übungen langsam zu steigern.
Selbstbeobachtung und Früherkennung
Ein beginnendes Lymphödem erkennt man oft an einem dumpfen Spannungsgefühl oder einer leichten Schwellung am Arm oder an der Brustseite. Auch Abdrücke von Kleidung oder Schmuck können erste Warnzeichen sein. Wer solche Veränderungen frühzeitig bemerkt, kann sofort mit der Lymphdrainage oder Kompression reagieren – so bleibt das Gewebe weich und elastisch.
Hautpflege & Infektprophylaxe
Das Hautsystem ist nach einer Lymphknotenentfernung empfindlicher. Schon kleine Verletzungen können Entzündungen auslösen, weil der lokale Abtransport von Bakterien erschwert ist. Deshalb:
täglich pH-neutrale, parfumfreie Pflegeprodukte verwenden
kleine Kratzer oder Mückenstiche sofort desinfizieren
bei Gartenarbeit, Kochen oder Haustierkontakt Handschuhe tragen
auf Pilzinfektionen (zwischen den Fingern) achten
Eine gut gepflegte Haut stärkt die Schutzbarriere und beugt Entzündungen vor, die den Lymphstau verschlimmern können.
Alltag anpassen – ohne Einschränkung
Mit wenigen Routinen lässt sich der Alltag entstauungsfreundlich gestalten:
beim Sitzen Arm hochlagern
schwere Taschen vermeiden oder auf beide Seiten verteilen
bei längeren Reisen regelmäßig kleine Bewegungen einbauen
Hitze, Sauna und Sonnenbäder am betroffenen Arm meiden
keine Blutdruckmessung oder Blutabnahme auf der operierten Seite
Wer diese Punkte beachtet, kann Schwellungen meist gut kontrollieren und langfristig beschwerdefrei bleiben.
Psychisches Wohlbefinden
Ein Lymphödem kann zunächst verunsichern. Doch viele Betroffene berichten, dass sie mit gezielter Bewegung, bewusster Pflege und einer positiven Routine das Vertrauen in ihren Körper zurückgewinnen. Kleine Fortschritte – weniger Schwellung, mehr Beweglichkeit – sind sichtbare Zeichen dafür, dass die Therapie wirkt.
Professionelle Lymphdrainage & KPE – Termin vereinbaren
Wenn nach der Lymphknotenentfernung Schwellung oder Spannungsgefühl bestehen, bringt eine gezielte Lymphdrainage spürbare Erleichterung. In Kombination mit Kompression, Bewegung und Hautpflege stabilisieren wir das Resultat. Hol dir eine qualifizierte Einschätzung und einen individuellen Plan – damit Lymphfluss und Beweglichkeit zurückkehren.
Häufige Fragen (FAQ)
Hilft Lymphdrainage vorbeugend, wenn noch kein Ödem da ist?
Eine präventive MLD ohne vorhandenes Lymphödem verhindert dessen Auftreten nicht. Entscheidend sind Risikomanagement, Bewegung, Hautschutz und – falls ein Ödem vorliegt – die vollständige KPE.
Woran erkenne ich, dass ich ärztlich abklären sollte?
Wenn Schwellung rasch zunimmt, Schmerzen, Rötung oder Fieber auftreten, gehört das ärztlich geklärt. Bei unklaren Hautveränderungen oder Infektzeichen am betroffenen Arm ebenfalls.
Wie unterscheidet sich das Risiko nach Wächterlymphknoten vs. kompletter Entfernung?
Nach Wächterlymphknoten-Biopsie ist das Risiko geringer als nach axillärer Dissektion – das erklärt Unterschiede im Verlauf und in der nötigen Intensität der Entstauung.
Ist die Lymphdrainage schmerzhaft?
Nein. MLD arbeitet mit sanften, rhythmischen Griffen. Druck ist gering, Schmerzen sind nicht Ziel der Therapie.
Warum ist Kompression so wichtig?
Ohne Kompression füllt sich das Gewebe schneller wieder mit Lymphflüssigkeit. Bandagierung/Strumpf halten die Entstauung und stabilisieren den Umfang.
Was ist mit Narbenbehandlung?
Narbenmobilisation erfolgt vorsichtig und erst nach Freigabe. Keine knetenden Techniken auf empfindlichen Arealen; bei Bestrahlung individuell anpassen.