Was bedeutet Rheuma – und welche Rolle spielt Physiotherapie?
Rheuma umfasst viele rheumatische Erkrankungen. Die bekannteste Form ist die rheumatoide Arthritis. Sie kann mehrere Gelenke symmetrisch betreffen und unbehandelt zu Gelenkschäden bis hin zur Gelenkzerstörung führen. Physiotherapie ist ein wesentlicher Bestandteil der Behandlung: Sie reduziert Schmerzen, schützt vor Fehlstellungen und erhält Gelenkfunktion und Koordination. In Studien- und Leitlinienübersichten wird die aktive Behandlung mit Bewegung und Physiotherapie als zentrale Säule beschrieben – neben der medikamentösen Therapie.
Rheumatoide Arthritis & andere rheumatische Erkrankungen
Die rheumatoide Arthritis (RA) ist eine entzündlich-rheumatische Erkrankung, die das Immunsystem fehlsteuert. Typisch sind morgendliche Steifigkeit, Schwellung und Druckschmerz an kleinen Gelenken. Auch Morbus Bechterew (axiale Spondyloarthritis) zählt zum Spektrum – mit Schwerpunkt auf Wirbelsäule und Kreuz-Darmbein-Gelenken. Physiotherapeutische Strategien unterscheiden sich je nach Form, zielen jedoch immer auf Schmerzen lindern, Beweglichkeit verbessern und Fortschreiten der Erkrankung verlangsamen.
Therapieziele: Schmerzen lindern, Gelenkfunktion erhalten, Lebensqualität steigern
Kernziele der Physiotherapie bei Arthritis:
Schmerzen lindern und Entzündungsreiz respektieren.
Beweglichkeit und Gelenkfunktion erhalten.
Fehlstellungen vorbeugen, Gelenke schützen.
Kraft, Koordination und Ausdauer verbessern.
Lebensqualität steigern und Alltag sichern.
Diese Ziele decken sich mit Empfehlungen professioneller Fachverbände.
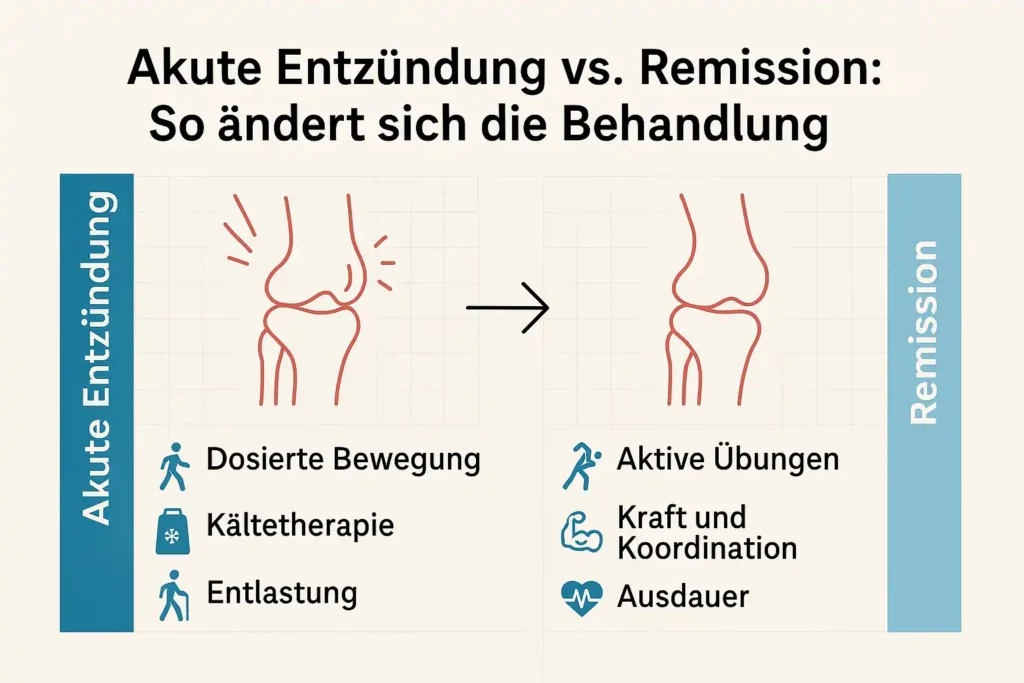
Akute Entzündung vs. Remission: So ändert sich die Behandlung
Die Therapie richtet sich nach der Krankheitsaktivität. Nicht jeder Tag erlaubt dieselbe Belastung. Das ist normal – entscheidend ist, dosiert und zielgerichtet zu handeln.
Akut (Schwellung/Entzündung) – dosierte Bewegung, Kälte, Entlastung
Bei akuten Beschwerden stehen Schwellung und Entzündung im Vordergrund. Ziele: Schmerzen zu reduzieren, Bewegungsumfänge sanft erhalten, Lastspitzen vermeiden.
Schonende Mobilisation in schmerzfreie Richtungen.
Isometrische Anspannungen zur Muskelaktivierung ohne Gelenkstress.
Kältetherapie (kurzzeitig) zur Schmerzlinderung und Dämpfung der Entzündung.
Gelenknahe Entlastung und Hilfsmittel nach Bedarf.
Rücksprache mit dem behandelnden Arzt zur medikamentösen Therapie.
Remission – aktive Übungen, Kraft/Koordination, Ausdauer
In entzündungsarmen Phasen nutzt man das Fenster für aktive Übungen und Kraftaufbau.
Krankengymnastik mit Progression: Beweglichkeit, Kraft, Koordination.
Ausdauertraining moderat (z. B. Rad, Aqua, Walking).
Wärmeanwendungen bei Muskelverspannung und zäher Steifigkeit.
Elektrotherapie kann in Einzelfällen zur Schmerzlinderung beitragen.
Die Kombination aus Medikamenten und Physiotherapie gilt als best practice.
Die wichtigsten physiotherapeutischen Maßnahmen
Krankengymnastik & aktive Übungen
Gezielte Übungen sind die Basis: sanfte ROM-Mobilisation, isometrische Aktivierung, später dynamische Kräftigung. Ziel ist es, Gelenke zu erhalten, Beweglichkeit zu erhalten und den Alltag zu erleichtern. Heimprogramme werden individuell dosiert und regelmäßig angepasst.
Praxis-Beispiele (vereinfachte Prinzipien):
ROM-Serie: 5–10 Wiederholungen pro Richtung, schmerzfrei.
Isometrie: 5–10 s halten, 5–10 Wiederholungen, 1–2 Serien.
Alltagsintegration: Mikropausen, sanfte Dehnimpulse, ergonomische Griffe.
Manuelle Therapie & Gelenkschutz
Manuelle Therapie kann Gelenkspiel, Kapselspannung und muskuläre Balance positiv beeinflussen. Wichtig ist der Gelenkschutz: Hebel verkürzen, Last verteilen, rutschfeste Hilfen nutzen, Fehlstellungen vermeiden. Die Physiotherapeuten schulen Ökonomie in Alltag und Beruf.
Physikalische Therapie: Wärme, Kälte, Elektrotherapie
Wärmeanwendungen: bei Muskeltonus und Steifigkeit.
Kältetherapie: im Schub zur Entzündungs- und Schmerzreduktion.
Elektrotherapie: adjuvant zur Analgesie oder Muskelaktivierung.
Die Dosierung ist individuell; Kontraindikationen beachten.
Übungen für zuhause – sicher, gezielt, alltagstauglich
Heimprogramme machen den Unterschied. Sie sind einfach, kurz und regelmäßig.
Grundsätze:
Regelmäßige Bewegung statt gelegentlicher Überlast.
Schmerzskala nutzen: 0–10, Ziel ≤ 3 während/nach der Übung.
Progression langsam: erst Wiederholungen, dann Widerstand.
Warnzeichen: anhaltende Schwellung/Zunahme der Schmerzen → Rücksprache.
Beispiel-Routine (15–20 Min., 4–6×/Woche):
Mobilität: sanfte Gelenk-ROM für betroffene Regionen (z. B. Hand, Knie, Schulter).
Isometrie: „Anspannen–Halten–Lösen“ rund um das betroffene Gelenk.
Koordination: langsame kontrollierte Richtungswechsel, Gleichgewicht.
Ausdauer light: 10–20 Min. zügiges Gehen oder Heimrad.
Die Rheuma-Liga bietet anschauliche Übungsposter und Online-Anleitungen; auch Funktionstraining in Gruppen ist möglich.
Morbus Bechterew & axiale Spondyloarthritis: Besonderheiten in der Physiotherapie
Bei Morbus Bechterew steht die Wirbelsäule im Fokus. Ziele: Haltung erhalten, Brustkorbbeweglichkeit fördern, Dehnung der vorderen Muskelketten, Kraft der Rückenstrecker. Tägliche Heimübungen und Ausdauer (z. B. Schwimmen) sind zentral. Leitlinien betonen Bewegung als Therapiegrundlage in Ergänzung zur Medikation.
Verordnung, Krankenkasse & Funktionstraining (Rheuma-Liga)
Physiotherapie wird in Deutschland per Heilmittelverordnung vom Arzt verordnet. Häufig sind Serien über mehrere Wochen mit definierter Frequenz. Krankenkassen übernehmen die Kosten nach Regelwerk; Zuzahlungen können anfallen. Funktionstraining (Trocken- oder Wassergymnastik) wird auf ärztliche Verordnung über die Rheuma-Liga organisiert und gruppenbasiert durchgeführt – alltagsnah, krankheitsspezifisch. Das bietet Struktur, Motivation und soziale Unterstützung.
Tipp für den ersten Termin:
Befunde/Diagnosen mitbringen (RA-Status, Krankheitsaktivität).
Medikamente notieren (Antirheumatika etc.).
Belastbare Ziele definieren („Treppen schmerzarm“, „Greifkraft steigern“).
Alltag prüfen: Arbeitsplatz, Haushalt, Freizeit – umgang mit der erkrankung konkret planen.

Leben mit Rheuma: Alltag, Bewegung, Motivation
Leben mit einer rheumatischen Erkrankung heißt, Ressourcen klug nutzen. Regelmäßige Bewegung stabilisiert Gelenkfunktion, Kreislauf und Stimmung. Viele profitieren von Aqua-Training, Walking oder moderatem Radfahren. Klein anfangen, Fortschritte feiern. Motivation steigt, wenn Ziele messbar und realistisch sind. Die deutsche rheuma-liga liefert praktische Materialien für zuhause.
Interdisziplinäre Therapie – warum das so wichtig ist
Beste Ergebnisse entstehen, wenn Rheumatologen, Hausärzte, Physiotherapeuten und ggf. Ergotherapie/Psychologie an einem Strang ziehen. Die medikamentöse Therapie (z. B. DMARDs) bremst die Entzündung; Physiotherapie erhält Beweglichkeit, reduziert Beschwerden der rheumatoiden Arthritis und unterstützt die Teilhabe. Diese Säulen ergänzen sich – das zeigt der Konsens in Fachinformationen und Leitlinien.
Nächster Schritt
Möchtest du Physiotherapie bei Rheuma nutzen, um Schmerzen zu lindern und deine Beweglichkeit zu erhalten?
Buche jetzt ein kurzes Erstgespräch – wir prüfen deine Ziele, passen gezielte Übungen an und erstellen deinen persönlichen Plan.
FAQ: Physiotherapie bei Rheuma
Wie oft sollte ich trainieren?
Kurz und häufig. 10–20 Min. aktive Übungen an 4–6 Tagen pro Woche sind ein guter Start. Bei akuter Entzündung reduziert, dafür sanft mobilisieren. Quellen empfehlen regelmäßige Bewegung als festen Bestandteil der Therapie.
Ist Sport trotz Arthritis erlaubt?
Ja, angepasst. Gelenkschonende Ausdauer, Kraft in schmerzarmen Bereichen, Koordination. Bei Schwellung Belastung drosseln, Kältetherapie erwägen.
Hilft Wärme oder Kälte?
Ein ärztlich verordnetes Gruppenangebot der Rheuma-Liga (Trocken/Wasser) mit alltagsnahen Übungen, finanziell regelhaft durch die Krankenkasse unterstützt.
Was ist Funktionstraining?
Nein. MLD arbeitet mit sanften, rhythmischen Griffen. Druck ist gering, Schmerzen sind nicht Ziel der Therapie.
Brauche ich immer ein Rezept?
Regulär ja (Heilmittelverordnung). Für Selbstzahler sind Privatleistungen möglich; kläre Konditionen vorab mit der Praxis.
Gibt es Besonderheiten bei Morbus Bechterew?
Ja: tägliche Haltungs- und Dehnprogramme, Atem- und Brustkorbmobilität, Ausdauer. Früh beginnen, dranbleiben.